Jalade veenilaiendeid iseloomustab alajäsemete pindmiste (nahaaluste) veenide sakkulaarsete laienemiste teke, nende ussiline käänulisus, pikkuse suurenemine nende kaudu vere väljavoolu rikkumise tõttu ja kongestiivsed muutused alajäsemete veenides. jäsemed.
Mõiste "varikoosne haigus" pärineb ladinakeelsest sõnast varix, mis tähendab "käänuline, läbipõimunud".
Inimkond on veenilaienditega tuttav juba iidsetest aegadest. Arheoloogiliste uuringute läbiviimisel Egiptuses Mastaba matuse väljakaevamistel aastatel 1595-1580. eKr. leiti muumia veenilaiendite tunnustega ja jala venoosse troofilise haavandi ravi.
Seda haigust peetakse inimkonna tasuks püsti kõndimise võimaluse eest. Jalade veenilaiendid mõjutavad majanduslikult arenenud riikides keskmiselt umbes 15% meestest ja kuni 25% naistest (sh rasedad). Kõrge riskirühma kuuluvad naised, ülekaalulised, alajäsemetele pikaajalise koormusega seotud elukutsega inimesed, kes peavad tööl pikka aega seisma või istuma.
Klassifikatsioon
Võttes arvesse haiguse arengut soodustavaid tegureid, eristatakse erinevatel põhjustel primaarseid ja sekundaarseid veenilaiendeid jalgadel.
- Esmaneareneb koos veenilaienditega. Veenilaiendite puhul muutuvad ennekõike pindmised veenid, süvaveenid on aga normaalse ehituse ja funktsiooniga. Pikka aega ilmnevad veenilaiendid vaid kosmeetilise defektina, kuid hiljem, haiguse edenedes, tekivad venoosse väljavoolu häired, mille tagajärjel tekivad valud alajäsemetes, jalalaba ja säärte tursed, naha tumenemine. sääre alumine kolmandik, hakkavad ilmnema põletikulised muutused ja troofilised muutused. haavandid. Veenilaiendid on pidevalt progresseeruv haigus.
- Teiseneon süvaveenide haiguse tüsistus, eriti areneb see välja kas venoosse süsteemi kaasasündinud väärarengute (fistulid, kaasasündinud düsplaasia jne) tagajärjel või pärast flebotromboosi. Flebotromboos on keeruline trombide moodustumise protsess alajäsemete sügavates peaveenides, mille tagajärjel on häiritud verevool läbi süvaveenide. Aja jooksul moodustuv tromb fikseeritakse veenis, sellesse tekivad augud, mille kaudu on võimalik piiratud verevool, kuid trombi asukohas olevad venoossed klapid on armistunud ja lakkavad takistamast vere tagasivoolu. Süvaveenide klappide talitlushäirete tagajärjel hakkab veri nende kaudu üles-alla liikuma, voolab tagasi pindmistesse veenidesse ja tekib sekundaarne veenilaiend. Selle tulemusena luuakse soodsad tingimused venoosse staasi tekkeks, eriti jäseme kõige madalamates osades - labajalal ja sääres.
Veenilaiendite sümptomid
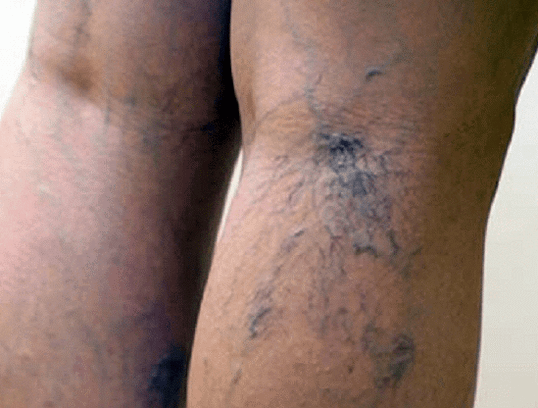
Enamikul inimestel ilmnevad veenilaiendid kosmeetilise defektina, mis avaldub kõige sagedamini sääre sisepinnal. Mõnikord võivad veenilaiendid avalduda ainult venoosse ämblikuvõrguna, mis tekib väikese läbimõõduga veenide muutumisel, enamasti jalgadel ja harvem näol või ülajäsemetel. Veenilaiendid omandavad sinise või tumelilla värvuse, käänulise kulgemise.
Veenilaiendite sümptomid: väsimus, raskustunne, valutav valu, põletustunne ja kipitus, tuikamine, kihelus, krambid ja rahutus. Samuti võib üheks sümptomiks olla jalgade turse. Veenilaiendite veenide väljendunud laienemise tagajärjel võib tekkida alajäsemete kudede verevarustuse rikkumine, naha defektid tumenemise või punetuse, põletiku kujul. Äärmiselt tähelepanuta jäetud veenilaiendite korral tekivad troofilised haavandid.
Veenilaiendite diagnoosimine
Diagnoosimiseks uurib arst kõigepealt patsienti, pöörates erilist tähelepanu alajäsemete välimusele ja tursele. Valu olemuse selgitamiseks võidakse teile esitada ka rida küsimusi teie enesetunde kohta. Samuti on oluline samm pindmiste ja süvaveenide funktsionaalse seisundi hindamiseks testide seeria läbiviimine. Ja lõpuks, ultraheli Doppleri uuring alajäsemete peamiste veenide kohta. Ultraheli meetod võimaldab arstil näha alajäsemete veenide struktuuri ja hinnata nende funktsiooni, samuti tuvastada venoosseid verehüübeid.
Esimeste haigusnähtude ilmnemisel tuleb pöörduda veresoonte ja eelkõige veenide haigustega tegeleva arsti poole (üldkirurg, veresoontekirurg ja fleboloog) ning nahakahjustuse korral ka dermatoloogi poole. Alles pärast eriarstide külastamist võite nende soovitusel pöörduda kosmeetikakliiniku poole.
Veenilaiendite ennetamine
Praegu puudub meetod, mis veenilaiendite teket täielikult ära hoiaks. Tänu ennetusele on võimalik tõsta lihastoonust, mis aitab parandada kudedes mikrotsirkulatsiooni, samuti alajäsemete veenide seisundit ja talitlust ning vähendada tüsistuste riski. Traditsioonilised ja kõige laialdasemalt kasutatavad ennetusmeetodid on järgmised:
- Treenige stressi. Liigu rohkem. Teie jalad peavad olema pidevalt liikumises. Jalutuskäigu ajal luuakse alajäsemete vereringeks soodsamad tingimused. Kontrollige oma arstiga. See aitab teil valida kõige optimaalsema kehalise aktiivsuse tüübi ja taseme.
- Kontrolli oma kaalu. Ülekaalulisus suurendab koormust vereringesüsteemile ja eelkõige veenidele. Samuti suureneb liigse soolatarbimise korral turse kõige selgemini vedelikupeetuse tagajärjel kehas.
- Pöörake tähelepanu sellele, mida kannate. Väldi kõrgeid kontsi. Teie kingad peaksid alati olema mugavad. Madala kontsaga kingi kandes töötavad teie alajäsemete lihased palju paremini, mis parandab venoosset väljavoolu. Samuti ärge kandke ebamugavaid ja kitsaid pükse ja seelikuid.
- Tõstke jalad üles. Jalgu tõstes paraneb vere venoosne väljavool alajäsemetest. Proovige päeva jooksul teha paar pausi ja tõsta jalad üles. Näiteks lamage selili ja asetage jalad padjale.
- Vältige pikaajalist seismist või kõndimist. Vereringe parandamiseks proovige võimalikult sageli oma keha asendit muuta. Proovige iga 30 minuti järel tõusta ja kõndida.
- Ärge pange jalgu risti. Risti jalgadega istumine loob mõlema alajäseme verevooluks ebasoodsad tingimused.
Veenilaiendite profülaktikaks on hea abinõu kanda sukki, golfi ja kompressiooniefektiga sokki. See võib olla ka hea täiendus põhilisele (ravimi- või kirurgilisele ravile). Praegu pakuvad apteegid teie valikule laias valikus kompressioonpesu.
Veenilaiendite ravi
Jalade veenilaiendite raviks on mitu üldtunnustatud ravimeetodit:
- konservatiivne (ravimi- ja kompressioonravi).
- kirurgiline.
Konservatiivne ravi
Arstid peavad kõige tõhusamaks veenilaiendite konservatiivseks raviks ja ennetamiseks elastset kompressiooni - spetsiaalsete kompressioonsukkade (sukad, golf, sukkpüksid) kasutamist. Selle kampsuni kandmisel avaldatakse alajäsemetele ühtlast survet, mis aitab kaasa normaalsele vereringele ja selle väljavoolu paranemisele, moodustades samal ajal justkui välise raami, mis toetab nõrgenenud veresoonte seinu. Selle tulemusena väheneb veenide koormus, paraneb veenivere väljavool ja väheneb haiguse edasise progresseerumise kiirus, väheneb tromboosi tekkerisk.
Kaasaegsed kompressioonsukkad jagunevad kahte tüüpi: terapeutilised ja profülaktilised. Iga meditsiinitoode on märgistatud mm Hg-ga, mille järgi on see jagatud klassidesse I kuni IV. Haiguse erinevatel staadiumidel kasutatakse teatud tugevusega kompressiooni ja on vaja konsulteerida arstiga, kuna õiged kompressioonsukki saab määrata ja valida ainult arst, võttes arvesse patoloogia olemust ja teatud individuaalseid meetmeid. .
Istuva eluviisiga, aga ka pikaajalise füüsilise koormuse korral, raseduse ajal või päriliku eelsoodumusega on soovitatav kanda ennetavaid kompressioonsukki ja sukkpükse. Kui ilmnevad isegi väikesed veenilaiendite nähud, peate viivitamatult pöörduma spetsialiseeritud kliinikusse.
Ravimravi võib vähendada haiguse kliinilisi ilminguid – valu, turset, ebamugavustunnet, krampe ja nii edasi, kuid ei suuda haiguse progresseerumist täielikult peatada ja seda kasutatakse tänapäeval vaid kompleksravi osana põhikirurgilise ravi ajal. Kahjuks on enamik praegu ravimiturul veenilaiendite raviks pakutavaid ravimeid vaatamata teoreetiliselt põhjendatud kasutamise otstarbekusele üsna madala efektiivsusega. Selle üheks põhjuseks on nende ravimite aluseks olevate raviainete vähene imendumine organismis. Võimalik, et sellises olukorras aitaks võetud ravimi annuse suurendamine, kuid see on seotud tüsistuste ja kõrvaltoimete suurenenud riskiga. Nende ravimite vähese efektiivsuse teine põhjus on see, et nende toimespekter on suhteliselt kitsas ja suunatud ühele haiguse arengu ja progresseerumisega seotud lülile. Ja optimaalse efekti saavutamiseks on vajalik kompleksne toime haigusele ja mitmete ravimite kasutamine. Ideaalne ravim venoosse puudulikkuse ja veenilaiendite raviks peaks mõjutama võimalikult paljusid kroonilise venoosse puudulikkuse patogeenseid lülisid, omades samal ajal minimaalselt kõrvaltoimeid ja olema organismis hästi omastatav.
Kirurgia
Tänaseks ei nõua jalgade veenilaiendite kirurgiline ravi pikka haiglas viibimist. Tänu kaasaegsete invasiivsete ravimeetodite kasutamisele saab veenilaiendeid eemaldada mitte ainult anesteesias, kui patsiendi teadvus on täielikult välja lülitatud, vaid ka lokaalanesteesias, kui patsient on puhta teadvusega, ainult valutundlikkust. alajäsemete puhul on välja lülitatud. Veenilaiendid kaovad 3 kuu jooksul pärast sünnitust iseenesest ilma igasuguse ravita.
On olemas järgmised kirurgilised ravimeetodid:
- Skleroteraapia.Selle protseduuri käigus süstitakse lahust, mille mõjul tekib kahjustatud veeni kohale arm. Seda meetodit saab kasutada ainult väikeste ja keskmise suurusega veenilaiendite korral. Mõnikord võib veeni täielikuks kadumiseks olla vaja mitte ühte, vaid mitut skleroseeriva lahuse süsti. Skleroteraapia on korrektse läbiviimise korral üsna tõhus, vähem traumaatiline, annab hea ravi- ja kosmeetilise efekti ning oluliseks eeliseks on see, et skleroteraapiat tehakse kohaliku tuimestuse all (st ilma tuimestuseta), otse arstikabinetis.
- laserkirurgia.Mis tahes läbimõõduga veenilaiendite ja eriti veenivõrgu eemaldamiseks võib kasutada laserkiirgust. Meetodi olemus on veeni sisepinna kiiritamine laserkiirega. Naha ja veeni seina väikese punktsiooni kaudu sisestatakse spetsiaalne seade - valgusjuht, mille kaudu lastakse ultraheli kontrolli all laserkiir. Veeni sisepinda kiiritatakse laseriga, seejärel liimitakse see kokku. Selle meetodi rakendamisel suunab arst laserkiire veeni, mis tuleks eemaldada, toimub aeglane värvimuutus ja veeni täielik kadumine. Selle meetodi oluline eelis on see, et ei tehta pehmete kudede ega naha sisselõiget. Lasermeetodit kasutades on võimalik kahjustatud veenid kõrvaldada ja ravida sääre troofilisi haavandeid.
- Veenilaiendite eemaldamine kirurgiliselt.Kirurgilise eemaldamise käigus tehakse nahale ja pehmetesse kudedesse hulk väikseid sisselõikeid, mille kaudu eemaldatakse kahjustatud veen ja ligeeritakse ebapiisavalt jala perforeerivad veenid. Selle tehnika kasutamisel on anesteesia vajalik tingimus. Seda meetodit kasutatakse suure läbimõõduga veenilaiendite eemaldamiseks.
- Ambulatoorne flebektoomia (veenilaiendite eemaldamine).See meetod on rakendatav väikese läbimõõduga veenide eemaldamiseks. Selle meetodiga eemaldatakse veen kohaliku tuimestuse all läbi mitme väikese sisselõike nahas. Pärast eemaldamist tekkinud armid on väikesed ja peaaegu nähtamatud.
- Veenilaiendite endoskoopiline eemaldamine.See meetod sobib eriti hästi haavandite näol nahadefektide tekkeks. Selle meetodi käigus sisestatakse anumasse spetsiaalne videomikrokaamera, mis võimaldab vaadelda anumat seestpoolt ja jälgida kogu selle eemaldamise protseduuri. Seejärel eemaldatakse veen selle kambri kaudu järelevalve all.
Tänu kaasaegsete ravimeetodite kasutamisele on võimalik saavutada täielik paranemine ja hea kosmeetiline efekt. Kuid tuleb meeles pidada, et veenilaiendid võivad uuesti ilmneda.
Veenilaiendite tüsistused
Mõnikord võivad veenilaiendite veeni ümbritseval nahal vere mikrotsirkulatsiooni rikkumise tagajärjel tekkida muutused naha tugevast tumenemisest kuni haavandiliste defektideni. Nende muutuste ilmnemisel peate viivitamatult konsulteerima arstiga.
Veel üks veenilaiendite hirmuäratavam tüsistus on verehüüvete teke sügavates ja pindmistes veenides. Seda tüsistust nimetatakse tromboflebiidiks. Selle ilmnemisel ilmneb äge talumatu valu, turse ja punetus. Sellises olukorras peaksite viivitamatult konsulteerima ka arstiga.
Veenilaiendite põhjused
Veenilaiendite tegelik olemus pole piisavalt selge. Enamiku teadlaste arvates on veenilaiendid pärilikud, geneetiliselt määratud. Selle peamiseks põhjuseks on veeniseina nõrkus ja veeniklappide talitlushäired. Venoossed klapid pärinevad veenide seinast ja neil on tavaliselt 2 südame poole suunatud infolehte. Klappide normaalse sulgemise korral ei saa veri veeni ülemisest osast tungida selle all olevasse sektsiooni. Klappide talitlushäirete ja ventiilide mittetäieliku sulgumise korral liigub veri üles-alla, mille tagajärjeks on venoosne staas ja klapi all paiknevate veenide laienemine koos funktsioonihäiretega. Esialgu tekib veenilaiend sellesse kohta, kus on kahjustatud funktsiooniga klapp ja süvaveenidest väljub veri välistesse, ülevoolav veen venib, laieneb, mis põhjustab selle all oleva klapi venitamist ja talitlushäireid ning nii edasi. Järk-järgult tekivad alajäsemetest südamesse vere venoosse väljavoolu häired, mille tagajärjel on alajäsemete kudedes häiritud vere mikrotsirkulatsioon, mis väljendub tursete, pigmentatsiooni suurenemise, tromboflebiidi ja troofiliste haavanditena.
Veenilaiendite arengut soodustavad tegurid
Veenilaiendite teket soodustavad tegurid võivad olla järgmised:
- Geneetiline eelsoodumus - pindmiste veenide õhuke ja nõrk sein.
- Suurenenud surve veenidele: istuv töö, pikaajaline seismine, ebamugavate kõrgete kontsadega kingade kandmine, raskete raskuste tõstmine, säärelihaste vähene liikumine. Veenilaiendite tekke vallandavaks teguriks on ka rasedus ja sünnitus. Terava füüsilise ülekoormuse korral suureneb hüdrostaatiline rõhk alajäsemete veenides, mis käivitab nende veenilaiendite laienemise.
Muud veenilaiendite tekke riskifaktorid on järgmised:
- Vanus. Vanuse kasvades muutuvad veenide seinad ja ventiilid õhemaks, mis põhjustab nende funktsiooni regulaarset rikkumist.
- Põrand. Naised kannatavad sagedamini veenilaiendite all. Võimalik, et see on tingitud mitmetest hormonaalsetest reaktsioonidest. Naissuguhormoonid mõjutavad venoosse seina lõdvestumisprotsessi. Raseduse ja sünnituse, menstruaaltsükli ja menopausi ajal ilmnevad naise kehas väljendunud hormonaalsed muutused, mis ei saa muud kui mõjutada venoosse süsteemi tööd. Samuti on võimatu välistada hormonaalsete rasestumisvastaste vahendite võtmise mõju veenilaiendite protsessile.
- Rasvumine. Ülekaalulisuse ja rasvumise korral suureneb alajäsemete veenide koormus.
- Rasedus ja sünnitus. Rasedatel suureneb mahukoormus kehas, kuid samal ajal väheneb vere väljavoolu kiirus alajäsemetest vaagnaõõnde alumisse õõnesveeni süsteemi ja südamesse. Seega luuakse soodsad tingimused veenilaiendite tekkeks. Vereringesüsteemi muutused naise organismis tagavad loote arengu, kuid samas põhjustavad veenilaiendite teket. Raseduse või sünnituse ajal on veenilaiendite progresseerumine võimalik mitte ainult alajäsemete, vaid ka päraku ümbritsevate hemorroidide veenide puhul.






























